ह्यूमन पेपिलोमावायरस (एचपीवी) उपकला कोशिकाओं को प्रभावित करता है और इसका कण व्यास 55 एनएम है।एक विशेष विशेषता त्वचा के उपकला, साथ ही श्लेष्म झिल्ली का प्रसार है।प्रारंभिक चरण में, रोगज़नक़ आमतौर पर उपकला की बेसल कोशिकाओं को प्रभावित करता है, माइक्रोट्रामा के माध्यम से उनमें प्रवेश करता है।स्थानीयकृत पेपिलोमा आमतौर पर गर्दन, बगल, कमर और जननांगों (अक्सर), मौखिक श्लेष्मा और नासोफरीनक्स की त्वचा पर पाए जाते हैं।
यह वायरस बिना किसी लक्षण के कई वर्षों तक जीवित रह सकता है।एचपीवी का पता लगाने के लिए इलेक्ट्रॉन सूक्ष्म या आणविक संकरण विधियों का उपयोग किया जाता है।
मानव पेपिलोमावायरस के प्रकार
मनुष्यों में एचपीवी होता है, जो श्लेष्मा झिल्ली और त्वचा को प्रभावित करता है।बड़ी संख्या में पेपिलोमावायरस के बीच, कम और उच्च ऑन्कोजेनिक जोखिम वाली प्रजातियों को प्रतिष्ठित किया जाता है।यह सिद्ध हो चुका है कि ऑन्कोजेनिक गुण मानव कोशिकाओं के जीनोम में डीएनए को एकीकृत करने की क्षमता से जुड़े हैं।
10-20% मामलों में वायरस सक्रिय होता है।इसके प्रकार के आधार पर, यह सौम्य या घातक घाव पैदा कर सकता है।कुछ एचपीवी ऑन्कोजेनिक नहीं हैं।वे मस्सों और जननांग मस्सों की उपस्थिति का कारण बनते हैं।एचपीवी 6 और 11 सबसे आम हैं।
एचपीवी ऑन्कोजीन वे होते हैं जिनमें कैंसर के घाव विकसित होने का खतरा अधिक होता है, खासकर गर्भाशय ग्रीवा या गुदा पर।जहां तक त्वचा की बात है, एचपीवी 16 और 18, साथ ही 5 और 8, जो त्वचा कैंसर का कारण बन सकते हैं, अधिक आम हैं।एचपीवी के कारण होने वाले कैंसर का सबसे प्रसिद्ध रूप सर्वाइकल कैंसर है।लेकिन पुरुष भी पेपिलोमा वायरस से संक्रमित हो सकते हैं, जो सबसे खराब स्थिति में लिंग या गुदा के कैंसर का कारण बनता है।
अक्सर महिलाओं को एचपीवी 16 का सामना करना पड़ता है - यह एक ऐसा रूप है जिसमें इंट्रोसोमल परजीवीवाद देखा जाता है, यानी कोशिका गुणसूत्र के बाहर (सौम्य)।एचपीवी 18 में कैंसर विकसित होने का उच्च जोखिम होता है - पहले सौम्य ट्यूमर बनते हैं, जो कुछ समय बाद कैंसर में बदल जाते हैं।इस मामले में विषाणुओं का आकार छोटा (30 एनएम तक) होता है।
- गर्भाशय ग्रीवा के रसौली;
- आक्रामक या पूर्व-आक्रामक ऑन्कोलॉजी;
- मूत्र पथ और जननांगों के जननांग मस्से।
संक्रमण की विशेषताएं

ह्यूमन पेपिलोमावायरस अत्यधिक संक्रामक है।यह आमतौर पर किसी संक्रमित व्यक्ति के सीधे संपर्क, त्वचा से त्वचा या श्लेष्मा झिल्ली से श्लेष्मा झिल्ली के माध्यम से फैलता है।जननांग संक्रमण के लिए, यह अक्सर योनि या मौखिक संभोग के दौरान होता है।बड़ी संख्या में यौन साथी या अन्य एसटीआई (यौन संचारित संक्रमण) होने से जोखिम बढ़ जाता है।वस्तुओं, दूषित कपड़ों या बिस्तर के माध्यम से अप्रत्यक्ष संचरण भी संभव है लेकिन यह काफी दुर्लभ है।
7% मामलों में, मां से बच्चे में वायरस का संचरण बच्चे के जन्म के दौरान हो सकता है, जब संक्रमण सक्रिय होता है।एचपीवी 16 या 18 से संक्रमित होने पर जोखिम 40% तक बढ़ जाता है।

उपकला में प्रवेश करके, इसकी अखंडता का उल्लंघन करते हुए, पेपिलोमावायरस संक्रमण कॉन्डिलोमा या मौसा के रूप में उपकला कोशिकाओं की निचली परत के विकास को बढ़ावा देता है।रोग का यह रूप संक्रामक है और तेजी से दूसरों में फैलता है।एक नियम के रूप में, मस्से और कॉन्डिलोमा मेटास्टेसिस का कारण नहीं बनते हैं और अक्सर स्वचालित रूप से गायब हो जाते हैं।
एचपीवी लक्षण
ऊष्मायन अवधि 9 महीने (औसत 3 महीने) तक रहती है।एचपीवी स्पष्ट लक्षणों के बिना भी शरीर में मौजूद हो सकता है।वायरस का महीनों या वर्षों तक पता नहीं चल पाता है।इस स्तर पर भी यह संक्रामक है।
त्वचा पर मस्से आमतौर पर समूहों में होते हैं और खुजलाने पर इनकी संख्या बढ़ जाती है।पेपिलोमा के दो सबसे आम रूप या तो भूरे, कठोर, टूटी हुई सतह (सामान्य मस्सा) के साथ उभरे हुए या सपाट और लाल (फ्लैट मस्सा) होते हैं।कांटेदार मस्से पैरों के तलवों या एड़ी पर होते हैं, अंदर की ओर बढ़ते हैं और इसलिए अक्सर दर्दनाक होते हैं।
- जननांग मस्सा।पीली या लाल रंग की गांठें जो अक्सर समूहों में दिखाई देती हैं और लेबिया, योनि, लिंग, मूत्रमार्ग, गुदा नहर और मलाशय पर होती हैं।वे अत्यधिक संक्रामक हैं.
- चपटा कॉन्डिलोमा. वे सपाट गांठों के रूप में दिखाई देते हैं और मुख्य रूप से महिला जननांग अंगों पर पाए जाते हैं।इनसे कैंसर होने का खतरा बढ़ जाता है।
- विशाल कॉन्डिलोमास (बुस्चके-लेवेनशेटिन ट्यूमर)।वे विशाल संरचनाओं में विकसित हो जाते हैं और आसपास के ऊतकों को नष्ट कर देते हैं।दुर्लभ मामलों में, वे ख़राब हो सकते हैं और स्क्वैमस सेल कार्सिनोमा का कारण बन सकते हैं।
ऊपरी श्वसन पथ में श्लेष्मा झिल्ली का संक्रमण भी संभव है।आंखों का कंजंक्टिवा प्रभावित हो सकता है, जिसके परिणामस्वरूप गुलाबी डंठल वाली वृद्धि हो सकती है।
स्पर्शोन्मुख पाठ्यक्रम का पता लगाना अधिक कठिन है, जिसे डॉक्टर केवल एसिटिक एसिड (मस्से के मलिनकिरण का कारण बनता है) या माइक्रोस्कोप जैसे सहायक साधनों की मदद से देख सकते हैं।
इसके अलावा, वायरस बिना किसी ऊतक परिवर्तन के भी कोशिकाओं में निवास कर सकता है।फिर वे एक अव्यक्त संक्रमण के बारे में बात करते हैं, यानी, रोगजनकों की उपस्थिति, लेकिन लक्षणों के बिना।एक बार संक्रमित होने पर यह चरण कई हफ्तों से लेकर कई महीनों तक रह सकता है।
संभावित परिणाम
संक्रमित होने पर, वायरस त्वचा और श्लेष्म झिल्ली के पूर्णांक ऊतक की कोशिकाओं में प्रवेश करते हैं, सेलुलर संरचनाओं के नाभिक में बस जाते हैं और वहां गुणा करते हैं।आमतौर पर, ऐसे एचपीवी संक्रमण पर ध्यान नहीं दिया जाता है और वे बिना किसी परिणाम के अपने आप ठीक हो जाते हैं, क्योंकि प्रतिरक्षा प्रणाली रोगज़नक़ से सफलतापूर्वक लड़ती है।
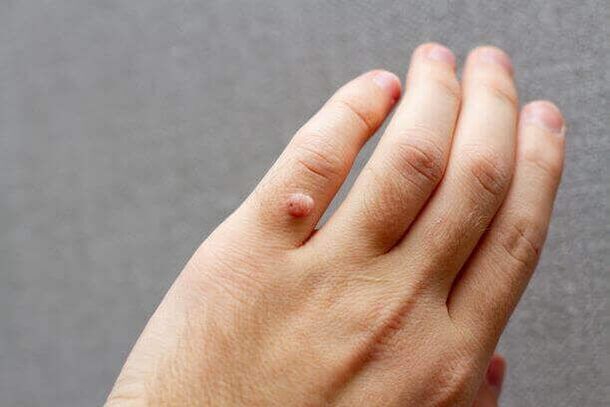
हालाँकि, कुछ प्रकार के एचपीवी त्वचा में परिवर्तन पैदा करते हैं जिन्हें वृद्धि कहा जाता है।संभावित रूपों में जननांग मस्से या कॉन्डिलोमा और पेपिलोमा शामिल हैं, जो उदाहरण के लिए, चेहरे, हाथ या पैर को प्रभावित कर सकते हैं।
ऊतक में होने वाले परिवर्तन अधिकतर सौम्य होते हैं, लेकिन ख़राब भी हो सकते हैं और कैंसर का कारण बन सकते हैं।उदाहरण के लिए, एचपीवी संक्रमण के दशकों बाद कैंसर हो सकता है।बाहरी महिला जननांग का कैंसर (योनि और योनि का कैंसर), गुदा कैंसर, लिंग का कैंसर और मुंह और गले का कैंसर (सिर और गर्दन के ट्यूमर) भी संभव हैं।
निदान स्थापित करना

स्त्री रोग विशेषज्ञ के पास निवारक दौरे के हिस्से के रूप में महिलाओं में एचपीवी संक्रमण का परीक्षण किया जाता है।स्त्री रोग संबंधी परीक्षण के दौरान, गर्भाशय ग्रीवा की परत से एक स्मीयर लिया जाता है, इसे पैपनिकोलाउ परीक्षण (साइटोलॉजिकल परीक्षण) कहा जाता है।कैंसर पूर्व स्थितियों को निर्धारित करने के लिए ऊतक परिवर्तनों के लिए परिणामी सामग्री का अध्ययन किया जाता है।
इसके अलावा, एक एचपीवी परीक्षण किया जा सकता है, जिसमें कुछ वायरस की उपस्थिति के लिए म्यूकोसल स्वैब या ऊतक के नमूने से सेलुलर सामग्री का प्रयोगशाला में परीक्षण किया जाता है।हालाँकि, यह केवल यह साबित करता है कि प्रभावित क्षेत्र संक्रमित है, लेकिन यह इस बारे में कोई बयान नहीं देता है कि ऊतक में परिवर्तन हुआ है या नहीं।इस प्रकार, एक एचपीवी परीक्षण समझ में आता है, खासकर जब पैप परीक्षण के साथ जोड़ा जाता है, और प्रारंभिक चरण में कैंसर के अग्रदूतों का पता लगाने में मदद कर सकता है।
यदि परीक्षण सकारात्मक है, तो चिंता का कोई कारण नहीं है क्योंकि संक्रमण हमेशा कैंसर का कारण नहीं बनता है।प्रारंभिक चरण में ऊतक परिवर्तनों का पता लगाने के लिए नियमित जांच की सिफारिश की जाती है।इसके विपरीत, एक नकारात्मक परीक्षण परिणाम यह नहीं दर्शाता है कि क्या कोई पिछला संक्रमण था जिससे शरीर सफलतापूर्वक लड़ गया था।
पुरुषों के लिए, कोई निवारक परीक्षा नहीं है जिसमें परीक्षण नियमित रूप से किया जाएगा।यदि कोई अंतर्निहित कैंसर मौजूद है, तो ट्यूमर का परीक्षण यह निर्धारित कर सकता है कि क्या एचपीवी संक्रमण कैंसर के अंतर्निहित कारण है।
प्रयोगशाला निदान में विशिष्ट डीएनए विधियों का भी उपयोग किया जाता है, जैसे वास्तविक समय पीसीआर।एचपीवी प्रकार 6 और 11 के कारण होने वाले एनोजिनिटल मस्सों का स्त्री रोग संबंधी परीक्षण के दौरान आसानी से पता लगाया जा सकता है।
ह्यूमन पेपिलोमावायरस का इलाज कैसे करें

ज्यादातर मामलों में, बीमारी को उपचार की आवश्यकता नहीं होती है क्योंकि यह अपने आप ठीक हो जाती है और फिर वायरस का पता नहीं चलता है।हालाँकि, यदि ऐसा नहीं है, तो संक्रमण लंबे समय तक रह सकता है और महीनों या वर्षों तक बना रह सकता है।
आज तक, इस वायरस पर प्रणालीगत प्रभाव का कोई तरीका नहीं है जो इसे पूरी तरह से नष्ट कर सके।हालाँकि, मौजूदा मस्सों का इलाज करने से वायरस की संख्या कम हो जाती है, इसलिए कई मामलों में प्रतिरक्षा प्रणाली शेष वायरस से लड़ सकती है और इस तरह उनसे छुटकारा पा सकती है।कुछ मामलों में, रोगजनक जीवित रहते हैं और बार-बार रोग के लक्षण पैदा कर सकते हैं।
- सामयिक अनुप्रयोग के लिए सैलिसिलिक एसिड से तैयार दवाओं से प्लांटर और जननांग मस्सों का इलाज किया जा सकता है।
- क्रायोथेरेपी भी एचपीवी के लिए अक्सर इस्तेमाल की जाने वाली एक विधि है।इस मामले में, तरल नाइट्रोजन का उपयोग करके मस्से को ठंड से जला दिया जाता है।
- लेज़र या इलेक्ट्रोकॉटरी समान रूप से उपयोग की जाने वाली विधियाँ हैं।
एचपीवी के कारण होने वाले कैंसर के लिए इलाज बहुत अधिक कठिन है।सर्वाइकल कैंसर के लिए, अक्सर गर्भाशय, क्रमशः योनि और अंडाशय के ऊपरी हिस्से को हटाने की सलाह दी जाती है।पुनरावृत्ति की संभावना को खत्म करने के लिए इसे विकिरण चिकित्सा के साथ पूरक किया जा सकता है।एचपीवी के कारण होने वाले अन्य कैंसर का इलाज अक्सर लक्षित चिकित्सा, जैसे विकिरण या कीमोथेरेपी से किया जाता है।
यह याद रखना चाहिए कि ऑपरेशन कोई मौलिक समाधान नहीं है, बल्कि केवल एक कॉस्मेटिक समस्या का समाधान करता है, क्योंकि हटाने के बाद वायरस आसपास के ऊतकों में रह सकता है और कॉन्डिलोमा फिर से प्रकट हो सकता है।
संक्रमण की रोकथाम
दो टीकाकरण हैं: एचपीवी 16 और 18 के खिलाफ एक द्विसंयोजक टीका और एचपीवी 6, 11, 16 और 18 के खिलाफ एक चतुर्भुज टीका। 14 वर्ष और उससे अधिक उम्र की सभी युवा लड़कियों के लिए टीकाकरण की सिफारिश की जाती है।
टीकाकरण सभी प्रकार के एचपीवी से बचाव नहीं करता है।इसलिए, 25 से 65 वर्ष की आयु की सभी महिलाओं को, भले ही टीका लगाया गया हो, नियमित स्मीयर जांच कराने की सलाह दी जाती है।
समय पर पता लगाने और कॉन्डिलोमा को पूरी तरह हटाने से बीमारी का खतरा कम हो जाता है।संक्रमण के संचरण से बचाने के लिए कंडोम के उपयोग की प्रभावशीलता इस बीमारी के विकास के जोखिम को काफी कम कर सकती है।इस संक्रमण के कारण होने वाली बीमारी के शुरुआती चरणों को रोकने और इलाज करने का सबसे आशाजनक तरीका एक विशिष्ट पॉलीवैलेंट टीका है।
तल के मस्से क्यों दिखाई देते हैं और उपचार के तरीके
मस्से त्वचा के घाव होते हैं जो सतह के ऊपर उभरी हुई विशेष गोल संरचनाओं के रूप में दिखाई देते हैं।ये विशिष्ट वायरस के कारण उत्पन्न होते हैं।
ये संरचनाएँ अक्सर अपने स्थान के कारण शारीरिक परेशानी का कारण बनती हैं।इलाज के बाद भी ये दोबारा हो जाते हैं।
प्रकार एवं कारण
मस्सों की बहुत सारी किस्में होती हैं, उन्हें कई विशेषताओं के अनुसार वर्गीकृत किया जाता है:
- सरल।वे शरीर के खुले हिस्सों, हाथ, पैर, चेहरे और खोपड़ी पर होते हैं।वे आम तौर पर खतरनाक नहीं होते हैं, लेकिन वे सौंदर्य की दृष्टि से सुखद नहीं होते हैं और त्वचा के बड़े क्षेत्रों को प्रभावित करते हुए तेजी से बढ़ सकते हैं।उन्हें "परिवारों" की तरह व्यवस्थित किया गया है।
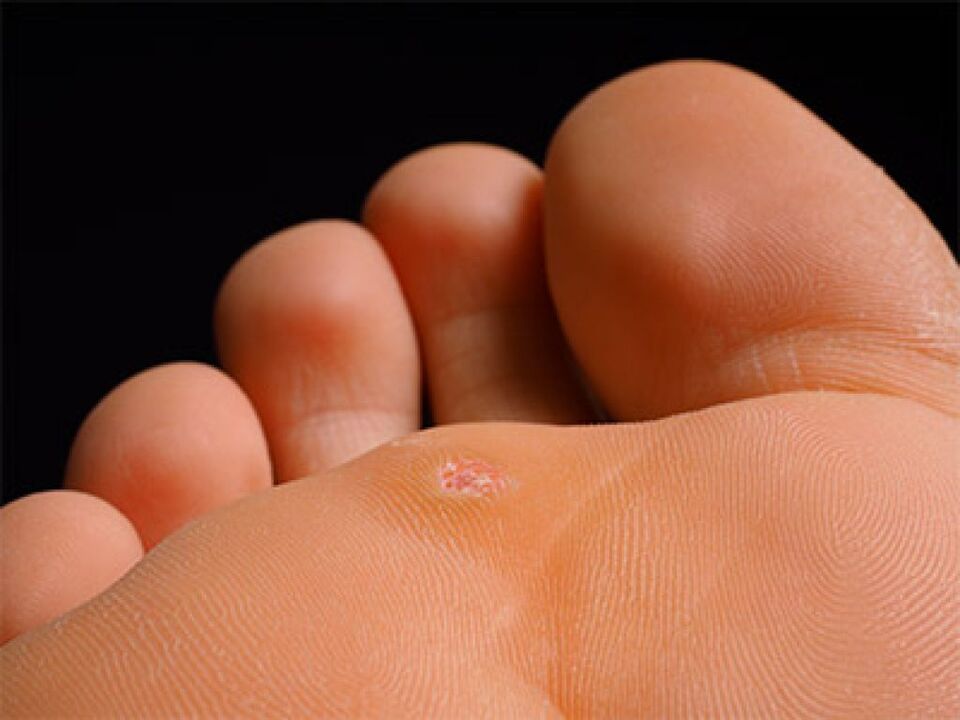
- पदतल।उनका स्थानीयकरण विशेष रूप से पैरों पर होता है।चलने पर असुविधा होती है।
मुख्य कारण मानव पेपिलोमावायरस से संक्रमण है, जो श्लेष्मा झिल्ली और त्वचा को प्रभावित करता है।
ह्यूमन पैपिलोमा वायरस
यह पृथ्वी पर सबसे आम वायरस में से एक है।संक्रमण कई प्रकार से हो सकता है:
- संपर्क और घरेलू (स्पर्श के माध्यम से);
- यौन (जननांग, गुदा, मौखिक-जननांग);
- प्रसव में माँ से बच्चे तक।
रोग के विकास की अवधि कई हफ्तों से लेकर दसियों वर्षों तक होती है, यह इस तथ्य से समझाया जाता है कि वायरस लंबे समय तक प्रकट नहीं हो सकता है, लेकिन जैसे ही प्रतिरक्षा थोड़ी कमजोर हो जाती है, विकास तुरंत दिखाई देने लगता है। त्वचा और/या श्लेष्मा झिल्ली. इस बीमारी का मुख्य खतरा यह है कि कुछ प्रकार के एचपीवी से घातक ट्यूमर (त्वचा या श्लेष्मा झिल्ली का कैंसर) बनने की अत्यधिक संभावना होती है।यह सुनिश्चित करने के लिए कि बीमारी ट्यूमर के गठन का कारण नहीं बनेगी, डॉक्टर से जांच कराना जरूरी है न कि स्व-दवा करना।
पैर पर मस्सों के लक्षण और प्रकार
तल का मस्सा त्वचा की स्ट्रेटम कॉर्नियम परत के साथ कैलस जैसी मोटाई के रूप में प्रकट होता है।यह चलने में बाधा उत्पन्न करता है और दर्द का कारण बनता है।निष्क्रिय अवस्था की विशेषता धीमी प्रजनन है, जो उपकला के स्ट्रेटम कॉर्नियम तक नहीं पहुंचती है, इसलिए यह स्थिति बाहरी रूप से प्रकट नहीं होती है।
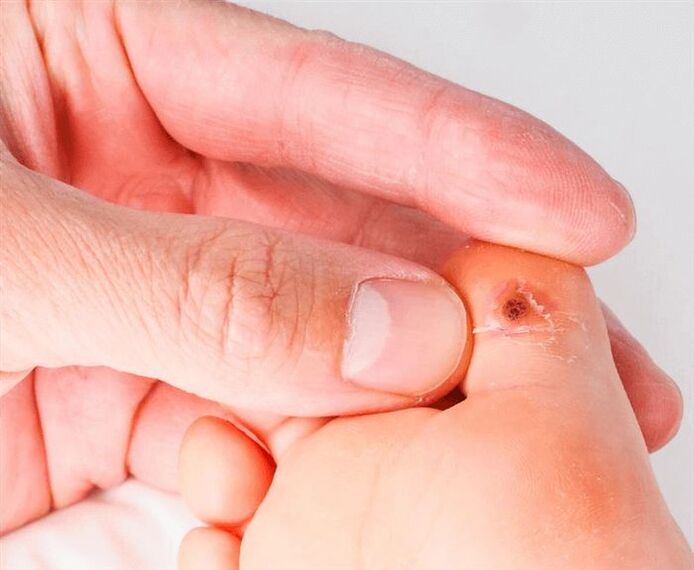
सक्रिय अवस्था की विशेषता इस तथ्य से होती है कि वायरस तेजी से विकसित होता है और, एपिडर्मिस की ऊपरी परतों तक बढ़ते हुए, कई लक्षणों में प्रकट होता है।तल के मस्से को स्पिनस मस्सा, चिकन मस्सा भी कहा जाता है।वायरस त्वचा के संपर्क में आने पर त्वचा की बाहरी परत में कट और खरोंच के माध्यम से प्रवेश करता है:
- सबसे पहले, एक असमान सतह वाला एक छोटा पीला-भूरा दाना दिखाई देता है।
- धीरे-धीरे, छोटा तत्व सघन हो जाता है और गंदा रंग प्राप्त कर लेता है।
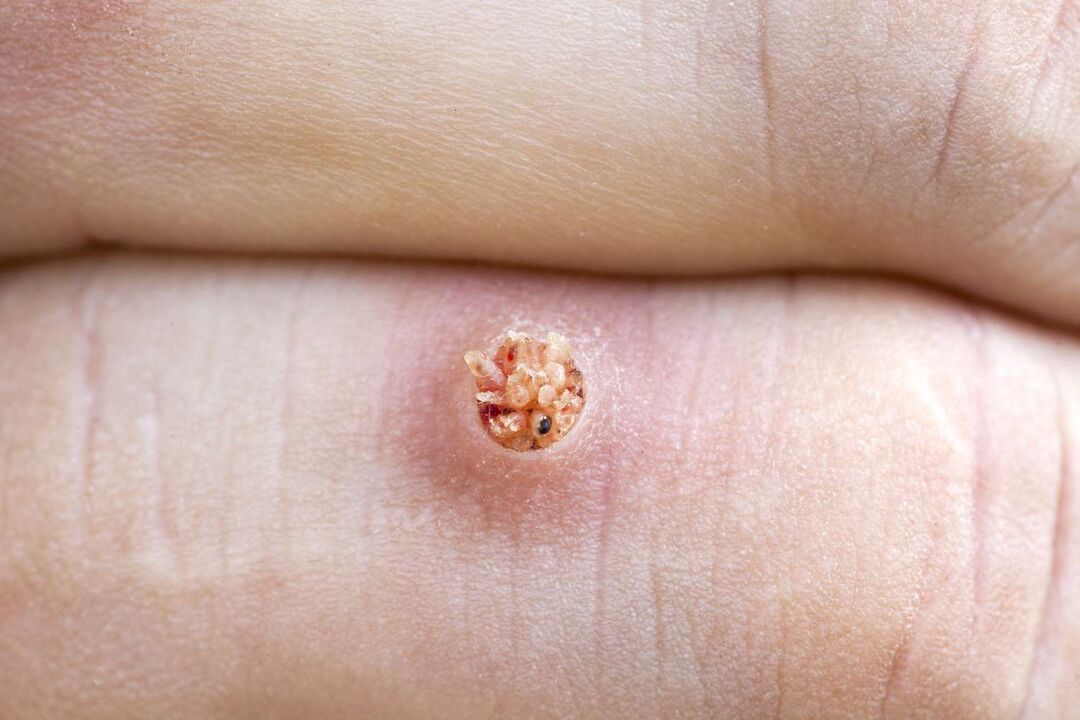
अंदर से, तल का मस्सा गुलाबी रंगत के साथ विभिन्न आकारों के जुड़े हुए पैपिला जैसा दिखता है।वहां अतिरिक्त केशिका वाहिकाएं बन जाती हैं, जिससे यदि आप मस्सा पकड़ लेते हैं तो रक्तस्राव होता है।
तल के मस्सों को हटाना
तल के मस्से का इलाज करना उचित है यदि:
- दर्दनाक अनुभूतियां होती हैं.
- मस्से से खून बह रहा है.
- उस पर दाग थे.
- मस्से का आकार तेजी से बढ़ता है।
उपचार के कई तरीके हैं. उनमें से एक है क्रायोडेस्ट्रक्शन।विधि का अर्थ यह है कि मस्से को माइनस 196 डिग्री के तापमान पर तरल नाइट्रोजन के संपर्क में लाया जाता है।वायरस से प्रभावित क्षेत्र को जमा दिया जाता है और मस्से को हटा दिया जाता है।
एक्सपोज़र की सामान्य और आक्रामक विधि का उपयोग किया जाता है।आक्रामक विधि के साथ, नाइट्रोजन को कुछ सेकंड के लिए अधिक समय तक लगाया जाता है, लेकिन यह विधि अधिक दर्दनाक है।यह ध्यान रखना महत्वपूर्ण है कि यदि कोई मस्सा दिखाई देता है और छह महीने से अधिक समय तक मौजूद रहता है, तो क्रायोडेस्ट्रक्शन की प्रभावशीलता बहुत कम हो जाती है, और इस तरह के ऑपरेशन का अर्थ भी गायब हो जाता है।
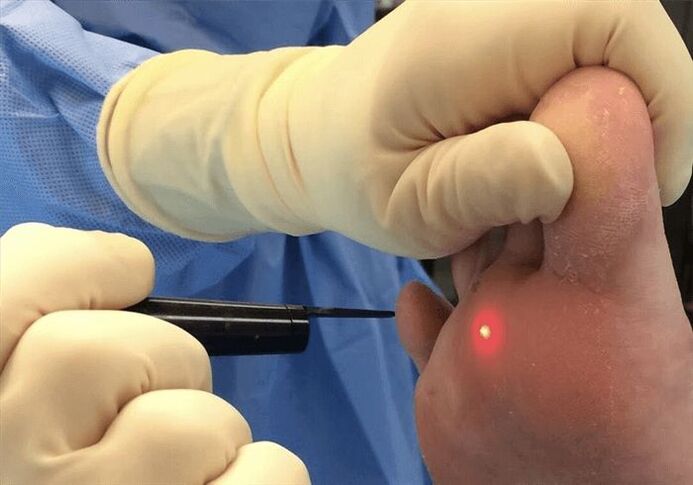
तरल नाइट्रोजन का उपयोग करके तल के मस्से को हटाने के बाद, आपको कुछ सिफारिशों का पालन करना चाहिए:
- मस्से की जगह पर बचा हुआ छाला खोला नहीं जा सकता;
- यांत्रिक क्षति से बचने के लिए, प्लास्टर के बजाय बाँझ पट्टी का उपयोग करें;
- प्रभावित क्षेत्र को सैलिसिलिक अल्कोहल 2% से दिन में दो बार उपचारित करें;
- पानी को प्रभावित क्षेत्र में प्रवेश करने से रोकने का प्रयास करें।
एक अन्य विधि लेजर जमावट है।मस्सों को हटाने के लिए यह सबसे आम तरीकों में से एक है।अधिकांश लेज़र सिस्टम एक विशेष शीतलन प्रणाली से सुसज्जित होते हैं।इस प्रकार, प्रक्रिया न्यूनतम असुविधा के साथ होती है और सूजन की अनुमति नहीं देती है, क्योंकि लेजर में एंटीसेप्टिक गुण होते हैं।इसके अलावा, यह एक गैर-संपर्क विधि है।
इसके कई तरीके हैं:
- कार्बन डाइऑक्साइड (CO2) लेजर।इस मामले में उपचार अवरक्त प्रकाश का उपयोग करके होता है।विधि 70% प्रभावी है, लेकिन नकारात्मक पक्ष यह है कि स्वस्थ ऊतक भी क्षतिग्रस्त हो सकते हैं।
- अर्बियम लेजर. यह उपचार पद्धति छोटी तरंग दैर्ध्य का उपयोग करती है, जिससे सर्जरी के बाद घाव होने की संभावना कम हो जाती है।दक्षता आम तौर पर 75% है।
- स्पंदित डाई लेजर. एक्सपोज़र की इस विधि से, मस्से में फैली हुई केशिकाओं का प्राथमिक विनाश होता है और प्रतिरक्षा प्रणाली उत्तेजित होती है, जो प्रभावी उपचार में योगदान करती है।उपचार की प्रभावशीलता लगभग 95% है।
लेजर उपचार के बाद, प्रभावित क्षेत्र पर एक पपड़ी बन जाती है, जो सात से दस दिनों के भीतर अपने आप गायब हो जाती है।उपचार की इस पद्धति के लिए सिफारिशें नाइट्रोजन के संपर्क में आने के बाद की तरह ही हैं - यांत्रिक क्षति और पानी के प्रवेश से बचें।
मस्सों को हटाने का अगला तरीका इलेक्ट्रोकोएग्यूलेशन है।इस मामले में, मस्से पर एक उच्च आवृत्ति का करंट लगाया जाता है।उपचार स्थानीय संज्ञाहरण के तहत किया जाता है।मस्से के उच्च तापमान के संपर्क में आने से पैपिलोमा वायरस से प्रभावित कोशिकाएं वाष्पित हो जाती हैं।इस पद्धति का एक अन्य लाभ यह है कि रक्त वाहिकाओं का दाग़ना रक्तस्राव को रोकता है।सर्जरी के बाद त्वचा के प्रभावित हिस्से पर एक पपड़ी बन जाती है, जो 7 से 10 दिनों के भीतर गायब हो जाती है।
तल के मस्से का इलाज सीधी सर्जरी से किया जा सकता है।इस मामले में, स्थानीय संज्ञाहरण के तहत छांटना होता है, फिर टांके लगाए जाते हैं।ऑपरेशन के बाद, डॉक्टर कुछ सिफारिशें लिखेंगे।इस प्रकार, पानी और साबुन को प्रभावित क्षेत्र में प्रवेश करने से रोकने, परिणामी पपड़ी को न फाड़ने और पहले 7-10 दिनों में प्रभावित क्षेत्र को एंटीसेप्टिक से उपचारित करने की सिफारिश की जाती है।
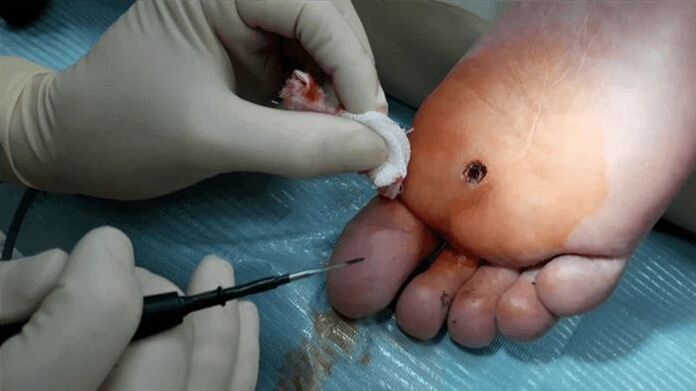
प्रत्येक प्रकार के ऑपरेशन के लिए कुछ निश्चित मतभेद होते हैं।इस प्रकार, यदि निम्नलिखित होता है तो ऑपरेशन करना असंभव होगा:
- गर्भावस्था;
- मधुमेह;
- शरीर में घातक ट्यूमर;
- मस्से के आसपास संक्रमण और सूजन;
- दाद का तेज होना;
- उच्च तापमान।
यदि आपका रक्तचाप उच्च है, तो प्रक्रिया को भी स्थगित कर देना चाहिए।
बिना सर्जरी के मस्सों का इलाज

लोग अक्सर आश्चर्य करते हैं कि बिना सर्जरी के तल के मस्से को कैसे हटाया जाए।ऐसा करने के लिए, आप फार्मास्युटिकल मलहम और समाधान का उपयोग कर सकते हैं।
मूल रूप से, इन मलहमों के निम्नलिखित प्रभाव होते हैं:
- सूजनरोधी;
- रोगाणुरोधक;
- इम्यूनोमॉड्यूलेटरी;
- एंटी वाइरल;
- कवकरोधी.
इसके अलावा, इसमें विटामिन ई हो सकता है, जिसका उपचार पर भी सकारात्मक प्रभाव पड़ता है, क्योंकि विटामिन आम तौर पर शरीर को मजबूत करते हैं और दोबारा होने के जोखिम को कम करते हैं।
यह महत्वपूर्ण है कि इन उत्पादों का उपयोग एकल और उथले तल के मस्सों के लिए किया जाना चाहिए।इसके अलावा, यदि कोई दुष्प्रभाव होता है, तो दवा को खूब गर्म पानी से धोना और तुरंत डॉक्टर से मदद लेना आवश्यक है।
तो, मस्सों का इलाज संभव है, ऐसा करने के कई तरीके हैं, लेकिन आपको पहले डॉक्टर से परामर्श किए बिना ऐसा नहीं करना चाहिए, ताकि आपके स्वास्थ्य को नुकसान न पहुंचे।इसके अलावा, यदि उपस्थित चिकित्सक मतभेद निर्धारित करता है तो स्व-दवा करने की सख्त मनाही है।
शरीर पर पेपिलोमा का उपचार
हार्डवेयर तरीके
पेपिलोमा के इलाज के लिए आधुनिक हार्डवेयर तरीके उनसे छुटकारा पाना और बीमारी की पुनरावृत्ति के विकास को रोकना संभव बनाते हैं।सबसे अधिक उपयोग की जाने वाली विधियाँ हैं:
- क्रायोडेस्ट्रक्शन विकास को कम तापमान के संपर्क में लाकर नष्ट करना है।
- इलेक्ट्रोकोएग्यूलेशन एक विद्युत प्रवाह के साथ संरचनाओं का दाग़ना है, जिसकी ताकत और आवृत्ति का चयन पेपिलोमा के आकार, प्रकार और घनत्व के आधार पर किया जाता है।
- लेजर निष्कासन. प्रभाव का प्रकार नाम से ही स्पष्ट है।प्रक्रिया में 15 मिनट से अधिक समय नहीं लगता है और अप्रिय वृद्धि से हमेशा के लिए छुटकारा पाने में मदद मिलती है।
दवा से इलाज
उपयोग की जाने वाली दवाओं में कलैंडिन, अरंडी का तेल, लैपिस पेंसिल, सानी स्किन और डर्माविट तैयारी शामिल हैं।
वे अलग-अलग प्रभावशीलता प्रदर्शित करते हैं और रोग की पुनरावृत्ति को नहीं रोकते हैं।पेपिलोमा के लिए ड्रग थेरेपी का मुख्य नुकसान एलर्जी प्रतिक्रियाओं का लगातार विकास है।
पेपिलोमा की रोकथाम
वृद्धि की उपस्थिति से बचने और मानव पेपिलोमावायरस के संक्रमण से बचने के लिए, आपको यह करना चाहिए:
- संभोग के दौरान अवरोधक गर्भनिरोधक का प्रयोग करें।
- व्यक्तिगत स्वच्छता नियमों का पालन करें और केवल व्यक्तिगत तौलिये, साबुन और टूथब्रश का उपयोग करें।
- सार्वजनिक स्नानघरों में जाते समय रबर के जूते पहनने की उपेक्षा न करें।
आपको अपनी दिनचर्या को भी सामान्य करना चाहिए, संतुलित आहार लेना चाहिए, बुरी आदतों को छोड़ना चाहिए और तनावपूर्ण स्थितियों से बचना चाहिए।ये कारक बीमारी का कारण नहीं हैं, लेकिन अगर वायरस पहले से ही शरीर में मौजूद है तो यह इसके विकास को भड़का सकता है।















































































