जननांग क्षेत्र में शंकु के आकार के मांस के रंग की वृद्धि की उपस्थिति चिंता का कारण है, जो पूरी तरह से उचित है, क्योंकि जननांग क्षेत्र का स्वास्थ्य किसी व्यक्ति के समग्र शारीरिक और नैतिक कल्याण के लिए एक महत्वपूर्ण बिंदु है।
ये मस्से वृद्धि असुविधा का कारण बनते हैं, सामान्य यौन जीवन में बाधा डालते हैं, और अधिक गंभीर स्वास्थ्य समस्याएं भी पैदा कर सकते हैं।यदि कॉन्डिलोमा की अखंडता क्षतिग्रस्त हो जाती है, तो संक्रमण हो सकता है और एक घातक गठन में संक्रमण हो सकता है।इसलिए, ऐसी अभिव्यक्तियों से छुटकारा पाने की इच्छा समझ में आने वाली और काफी स्वाभाविक है।
उपस्थिति के कारण
पेपिलोमा मस्सों का कारण ह्यूमन पेपिलोमा वायरस है।इस वायरस में एक निश्चित डीएनए सेट होता है जो मानव शरीर की कोशिकाओं में सफलतापूर्वक एकीकृत हो जाता है और उनके विकास चक्र, आकार और संरचना को बदलने का कारण बनता है।

रोगों के अंतर्राष्ट्रीय वर्गीकरण ICD-10 के अनुसार, मानव पेपिलोमावायरस को B97. 7 कोडित किया गया है।यौन प्रकृति के एनोजिनिटल मस्सों को कोड A63. 0 दिया गया है।
इस वायरस के कई अलग-अलग प्रकार हैं, जिनमें से प्रत्येक विशिष्ट मस्सा पैपिलोमा का कारण बनता है।वायरस का प्रकार रोग प्रक्रिया के पाठ्यक्रम, लक्षण, अभिव्यक्ति का स्थान और जटिलताओं की गंभीरता को निर्धारित करता है।
उपभेदों को दो मुख्य प्रकारों में विभाजित किया गया है:
- त्वचीय, त्वचीय परत पर प्रमुख उपस्थिति के साथ;
- श्लेष्मा झिल्ली, जो जननांग अंगों, मौखिक गुहा आदि के श्लेष्म उपकला पर दिखाई देती है।
इसके अलावा, पेपिलोमावायरस के प्रकार एक ऑन्कोजेनिक प्रक्रिया में ऑन्कोजेनिक, मध्यम ऑन्कोजेनिक और गैर-ऑन्कोजेनिक में अध: पतन के जोखिम के आधार पर भिन्न होते हैं।
अक्सर, एक संक्रमित व्यक्ति के शरीर में एक ही समय में कई अलग-अलग प्रकार मौजूद होते हैं।
संक्रमण के मार्ग और जोखिम कारक
रोगज़नक़ के शरीर में प्रवेश करने के कई तरीके हैं:
- "ऊर्ध्वाधर" संचरण. यह गर्भावस्था के दौरान माँ से बच्चे में संक्रामक एजेंट के स्थानांतरण को दिया गया नाम है।यह फिलहाल अज्ञात है कि संक्रमण प्रसवपूर्व अवधि में होता है या सीधे बच्चे के जन्म के दौरान, लेकिन पेपिलोमावायरस से पीड़ित मां पर सिजेरियन सेक्शन करना अवांछनीय है।सिजेरियन सेक्शन का चयन केवल जन्म नहर के अंदर पेपिलोमा से रक्तस्राव के मामले में किया जाता है।
- यौन पथ.संक्रामक एजेंट योनि, मौखिक या गुदा सेक्स के दौरान शरीर में प्रवेश कर सकता है।चुंबन के दौरान लार के माध्यम से भी रोगज़नक़ फैलता है।संभोग के दौरान कंडोम का उपयोग वायरस से सुरक्षा की गारंटी नहीं देता है, लेकिन इससे इसके संचरण की संभावना कम हो जाती है।
- घरेलू तरीका.रोग संचरण का यह तंत्र काफी दुर्लभ है।संक्रमण रोगी की व्यक्तिगत वस्तुओं के संपर्क से हो सकता है।चूंकि वायरस लार और मूत्र में निहित होता है, इसलिए किसी और के बर्तन, साझा तौलिए, व्यक्तिगत स्वच्छता वस्तुओं, शौचालय के किनारे या स्नानघर में उपयोग करने से संक्रमित होना संभव है।
संक्रमण का तरीका मुख्य रूप से व्यक्ति की उम्र से निर्धारित होता है: शिशुओं में, उच्च स्तर की निश्चितता के साथ, यह स्थापित किया जा सकता है कि संक्रमण माँ से आया है, और बड़े बच्चों में, संपर्क और घरेलू संपर्क के माध्यम से।17 साल की उम्र से, ज्यादातर मामलों में, यौन संचरण होता है।
आँकड़ों के अनुसार, मानव पेपिलोमावायरस आधे से अधिक यौन परिपक्व आबादी के शरीर में मौजूद होता है, लेकिन ज्यादातर मामलों में यह किसी भी तरह से प्रकट नहीं होता है और वाहक के रूप में मौजूद होता है।
इस बीमारी का चरम 17 से 25 वर्ष की कम उम्र में होता है।यह अधिकतम यौन गतिविधि और जननांग प्रणाली के अंगों पर उपकला की उच्च संवेदनशीलता के कारण है।
रोग की संभावना को बढ़ाने वाले पूर्वगामी कारक हैं:
- यौन क्रियाकलाप की शीघ्र शुरुआत;
- यौन साझेदारों का बार-बार परिवर्तन;
- 25 वर्ष तक की आयु;
- ऐसे लोगों के साथ यौन संपर्क, जिन्हें पहले ह्यूमन पेपिलोमावायरस या अन्य यौन संचारित रोग थे;
- गर्भावस्था;
- अंतर्गर्भाशयी वनस्पतियों का असंतुलन;
- कोई पुरानी बीमारी;
- एंडोमेट्रियोसिस;
- साइटोस्टैटिक या ग्लुकोकोर्तिकोस्टेरॉइड दवाओं के साथ चिकित्सा;
- अधिक वज़न;
- थायरॉयड ग्रंथि में व्यवधान और इंसुलिन उत्पादन में व्यवधान;
- हाइपोविटामिनोसिस।
बार-बार तनाव और व्यक्तिगत स्वच्छता के सिद्धांतों का पालन न करने से व्यक्ति की संभावना काफी बढ़ जाती है कि, शरीर में प्रवेश करने के बाद, संक्रमण सक्रिय चरण में प्रवेश करेगा।
परिचय के बाद, वायरस रक्तप्रवाह के माध्यम से पूरे शरीर में फैलता है, कोशिकाओं से जुड़ता है, उनकी संरचना में प्रवेश करता है और अपने डीएनए को कोशिका के डीएनए में एकीकृत करता है।इसके बाद प्रभावित कोशिकाएं सक्रिय रूप से बढ़ने और विभाजित होने लगती हैं, जिसके कारण कॉन्डिलोमा प्रकट होता है।
विकास के तरीके
मानव शरीर में प्रवेश करने के बाद, वायरस एक निश्चित अवधि तक कोई लक्षण पैदा नहीं करता है।
रोग का कोर्स निम्नलिखित एल्गोरिथम के अनुसार होता है:
- छुपी हुई अवधि. इस चरण के दौरान, वाहक को संक्रामक रोगज़नक़ की उपस्थिति के बारे में पता नहीं होता है, क्योंकि कोई नैदानिक अभिव्यक्तियाँ नहीं होती हैं।हालाँकि, इस स्तर पर एक व्यक्ति पहले से ही संक्रामक है और यौन संपर्क के माध्यम से अपने साथी को संक्रमित कर सकता है।यह गुप्त अवधि 2-3 महीने से लेकर कई वर्षों तक रह सकती है।
- रोग की शुरुआत तब होती है जब शरीर में वायरस पर्याप्त रूप से बढ़ जाता है या जब प्रतिरक्षा प्रणाली की सुरक्षात्मक तंत्र कम हो जाती है।इस अवधि के दौरान, पहले लक्षण प्रकट होते हैं।
- बढ़ते लक्षणों के साथ सक्रिय विकास।
घटनाओं का आगे का क्रम एक दिशा में विकसित हो रहा है:
- पैपिलोमा मस्सों के पूरी तरह से गायब होने के साथ स्व-उपचार (अक्सर गर्भावस्था की समाप्ति के बाद देखा जाता है);
- सुस्त पाठ्यक्रम और त्वचा की वृद्धि की कमी;
- आकार, आकार, संख्या में वृद्धि और निकट स्थित समूहों के विलय के साथ पेपिलोमा की सक्रिय गतिशीलता;
- सौम्य वृद्धि का घातक में अध: पतन।
कॉन्डिलोमा के प्रकार
कॉन्डिलोमा पेपिलोमा के कई पारंपरिक प्रकार हैं:
- एक्सोफाइटिक- बाहर की ओर अधिमान्य वृद्धि के साथ त्वचा या श्लेष्म झिल्ली की सतह के ऊपर फैला हुआ;
- एंडोफाइटिक- त्वचा की संरचनाओं में गहराई तक प्रबल वृद्धि के साथ, इसलिए दृश्य निरीक्षण के दौरान थोड़ा ध्यान देने योग्य;
- बुश्के-लेवेनशेटिन शिक्षा- तेजी से विकास दर, बड़े आकार और उपचार के एक कोर्स के बाद बार-बार होने वाली पुनरावृत्ति की विशेषता।इस रूप के साथ, बाहरी वृद्धि और ऊतक की गहरी आंतरिक परतों को क्षति दोनों होती है।
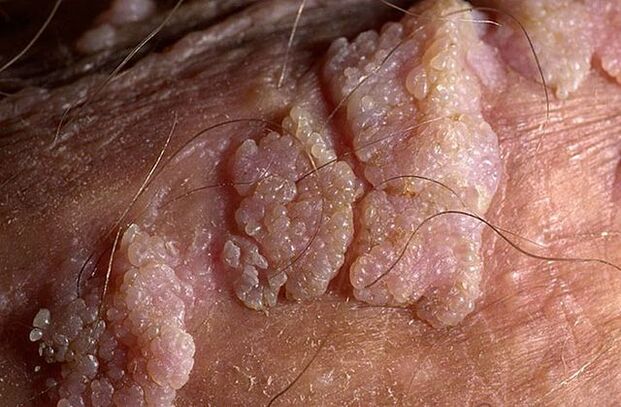
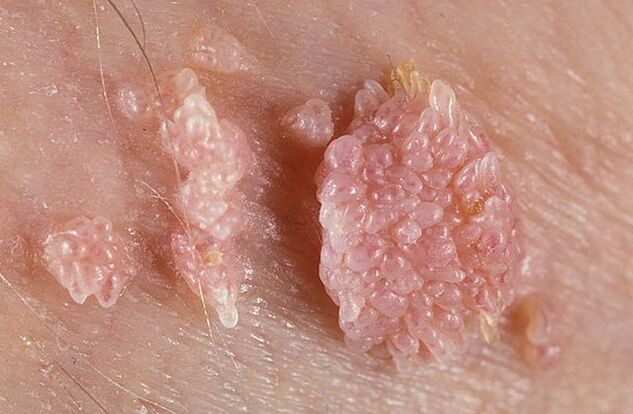
जननांग मस्से का आकार पतला या चौड़ा हो सकता है।यदि तना पतला है, तो सिरा नुकीला या क्लब जैसा हो सकता है।चौड़े आधार वाले पैपिलोमा काफी दुर्लभ होते हैं।ऐसे सभी विकासों का रंग त्वचा के रंग के करीब होता है: मांस से लेकर गुलाबी तक।सतह नरम हो सकती है या केराटिन की परत से ढकी हो सकती है।
मस्से अकेले या समूहों में गांठों के समान दिखाई दे सकते हैं।कभी-कभी ऐसे कई समूह 1. 5 सेमी के आकार तक पहुंच जाते हैं। जब कई समूह विलीन हो जाते हैं, तो ऐसी संरचनाएं दिखाई देती हैं जो फूलगोभी के पुष्पक्रम या मुर्गे की कंघी से मिलती जुलती होती हैं।इन वृद्धियों से जांच करने पर रोग की पहचान करना आसान हो जाता है।
एकल वृद्धि आमतौर पर बड़े तत्वों जितनी असुविधा पैदा नहीं करती है।दुर्लभ मामलों में, वे टूट जाते हैं और थोड़ा खून बहता है।
बड़ी संरचनाएं अधिक समस्याग्रस्त होती हैं: प्रभावित क्षेत्रों में जड़ें जमा लेने वाले द्वितीयक संक्रमण के कारण वे भीग सकते हैं, खून बह सकता है और खराब हो सकते हैं।
लक्षण
पहले लक्षण अव्यक्त अवधि के पूरा होने के बाद दिखाई देते हैं, जो कम से कम मामले में कई हफ्तों तक रहता है।
कॉन्डिलोमा की घटना इस प्रकार होती है:
- त्वचा पर हल्की लालिमा दिखाई देती है, जिसमें खुजली होने लगती है;
- त्वचा या श्लेष्म सतह पर छाले या छोटे उभार के रूप में दाने दिखाई देते हैं;
- ट्यूबरकल धीरे-धीरे लंबाई में 1-1. 5 सेंटीमीटर तक बढ़ जाते हैं;
- आस-पास नए चकत्ते उभर आते हैं, जो कॉन्डिलोमा पपल्स में भी बदल जाते हैं।
स्थानीयकरण विशिष्ट तनाव और शरीर में रोगज़नक़ के प्रवेश के स्थान पर निर्भर करता है:
- बाह्य जननांग;
- गुदा क्षेत्र (एनोजेनिटल पेपिलोमा);
- मूत्रमार्ग के अंदर;
- गर्भाशय ग्रीवा पर;
- मुंह में उपकला पर (मुख सतहों, जीभ और होठों के अंदर पर)।
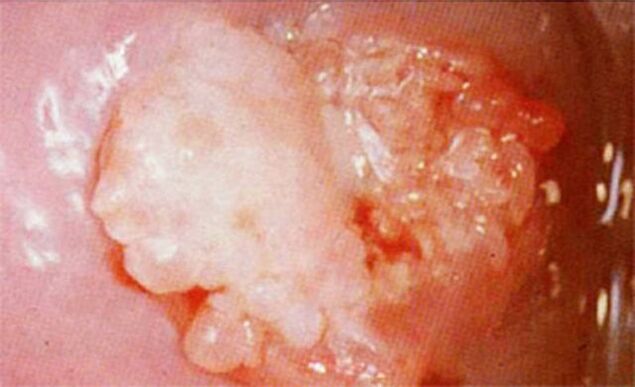
व्यक्ति की स्वास्थ्य स्थिति के आधार पर प्रत्येक विशिष्ट मामले में नैदानिक तस्वीर भिन्न हो सकती है।छोटे मस्सों के लिए, कोई अन्य लक्षण नहीं देखा जा सकता है।
अधिक गंभीर पाठ्यक्रम के साथ, निम्नलिखित सहवर्ती लक्षण देखे जाते हैं:
- दाने वाली जगह पर खुजली या जलन;
- पेरिनियल क्षेत्र में किसी विदेशी वस्तु की अनुभूति;
- नियोप्लाज्म के क्षेत्र में नमी;
- उस क्षेत्र से अप्रिय गंध जहां कॉन्डिलोमा स्थित हैं।
शारीरिक गतिविधि, लंबे समय तक चलने या दौड़ने से उपरोक्त सभी लक्षण तीव्र हो जाते हैं।
गंभीर मामलों में, थकान, कमजोरी, नशे के लक्षण, लंबे समय तक सिरदर्द, बुखार और उच्च तापमान देखा जाता है।
पुरुषों और महिलाओं में लक्षणों में कुछ अंतर होता है।यह शारीरिक अंतर और यौन व्यवहार की विशेषताओं के कारण है।
पुरुषों में अभिव्यक्तियाँ
पुरुषों में कॉन्डिलोमा अक्सर अंडकोश, कमर, प्यूबिस और लिंग के विभिन्न संरचनात्मक भागों को प्रभावित करता है: सिर, शरीर, फ्रेनुलम और चमड़ी, कोरोनरी ग्रूव।जब मूत्रमार्ग के पास स्थानीयकृत होते हैं, तो पेपिलोमा एक स्पष्ट लाल रंग प्राप्त कर लेते हैं, और यह स्थान अक्सर पेशाब करते समय धारा के विभाजन या छिड़काव का कारण बनता है।
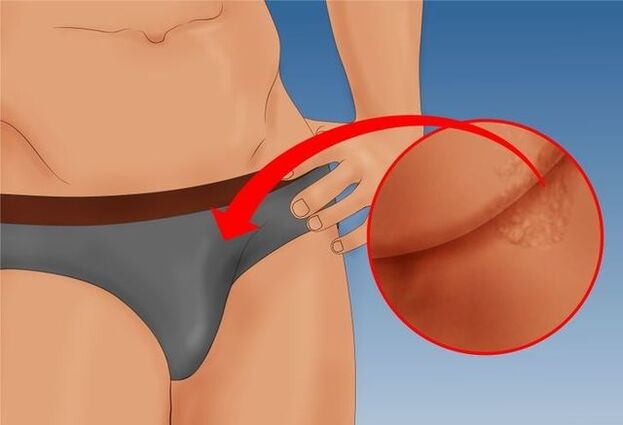
यदि दाने गुदा के बाहर स्थित हैं, तो मल त्याग के दौरान गंभीर दर्द हो सकता है, और मल में रक्त मौजूद हो सकता है।इस वजह से, शौच का प्रतिवर्ती भय अक्सर प्रकट होता है, जो समय-समय पर कब्ज और कभी-कभी बवासीर का कारण बनता है।
पेट के निचले हिस्से में अक्सर अस्पष्ट दर्द होता है, सेक्स के दौरान जलन और दर्द होता है, साथ ही पेशाब करते समय भी दर्द होता है।
लंबे समय तक संक्रमण रहने से मनुष्य की रोग प्रतिरोधक क्षमता कम हो जाती है, जिससे वह श्वसन रोगों के प्रति अधिक संवेदनशील हो जाता है, जिसका इलाज करना सामान्य से अधिक कठिन होता है।
महिलाओं में अभिव्यक्तियाँ
महिलाओं में पेपिलोमा होने के सबसे आम स्थान पेरिअनल क्षेत्र हैं, जहां आर्द्रता और तापमान लगातार बढ़ता है: भगशेफ, लेबिया, योनि आउटलेट और मूत्रमार्ग का उपकला।यदि गुदा मैथुन के दौरान कोई संक्रमण होता है, तो वृद्धि का एक घेरा गुदा के चारों ओर केंद्रित हो सकता है।
बड़ी वृद्धि अक्सर द्वितीयक रूप से संक्रमित हो जाती है, जिससे छूने पर तेज़ गंध, रक्तस्राव, अल्सर और गंभीर दर्द होता है।चलते समय जलन और गंभीर असुविधा देखी जाती है।
50% महिलाओं में, गर्भाशय के गर्भाशय ग्रीवा पर सफेद तत्व बन जाते हैं, जिसका पता नियमित कोल्पोस्कोपी के दौरान लगाया जाता है, जिसके पहले उन्हें एक अम्लीय कीटाणुनाशक से उपचारित किया जाता है जो कॉन्डिलोमा के सफेद रंग को बढ़ा सकता है।
कुछ मामलों में, सभी वृद्धि महिला के आंतरिक जननांग अंगों के श्लेष्म झिल्ली पर स्थित होती हैं, इसलिए वह स्त्री रोग विशेषज्ञ के पास निर्धारित यात्रा तक उन पर ध्यान नहीं देती है।पुरुषों की तुलना में अक्सर देर से इलाज शुरू करने का यही कारण होता है।
अक्सर महिलाओं को अंतरंग स्थानों में संरचनाओं की उपस्थिति के कारण शर्मिंदगी का अनुभव होता है, जो उन्हें सेक्स से इनकार करने के लिए मजबूर करता है।
शायद ही कभी, पेपिलोमा मुंह में होते हैं, और अत्यंत दुर्लभ मामलों में - प्यूबिस, जांघों, गर्दन या चेहरे पर।
गर्भावस्था के दौरान कॉन्डिलोमैटोसिस की विशेषताएं
यदि कॉन्डिलोमैटोसिस का इलाज किया गया है, तो गर्भावस्था की योजना कुछ महीनों से पहले नहीं बनाई जानी चाहिए।यदि महिला ने उपचार के दौरान एंटीवायरल दवाएं लीं तो गर्भावस्था से परहेज की अवधि बढ़ जाती है।सफल उपचार और नियमित अंतराल के बाद, आप सुरक्षित रूप से गर्भवती हो सकती हैं।
यदि गर्भावस्था के दौरान ही बीमारी का पता चल जाता है, तो उपचार के लिए तब तक इंतजार करने की सलाह दी जाती है जब तक कि बच्चे के सभी अंग पहले ही नहीं बन जाते।28 सप्ताह के बाद उपचार से भ्रूण में विकास संबंधी असामान्यताएं नहीं होती हैं।
गर्भवती महिलाओं में कॉन्डिलोमेटस मस्से दिखाई देने के कारणों में शरीर पर बढ़ते तनाव और महत्वपूर्ण हार्मोनल उतार-चढ़ाव के साथ प्रतिरक्षा में मानक कमी शामिल है।

यदि पेपिलोमा जननांग अंगों के बाहरी हिस्सों पर या पेरिअनल क्षेत्र में स्थित हैं और असुविधा का कारण नहीं बनते हैं, तो उपचार का प्रश्न बच्चे के जन्म तक स्थगित किया जा सकता है।लेकिन तेजी से विकास, आकार में वृद्धि और वृद्धि में गंभीर दर्द के मामले में, आपको तुरंत डॉक्टर से परामर्श लेना चाहिए।कभी-कभी, संरचनाओं की प्रगति की उच्च दर के साथ, उनका ढीलापन देखा जाता है, जिससे योनि का टूटना हो सकता है।
यह रोग, एक नियम के रूप में, भ्रूण के गठन को प्रभावित नहीं करता है, लेकिन इसका प्रभाव माँ की स्थिति और बच्चे के जन्म की प्रक्रिया तक फैलता है।यदि अन्य संक्रमण मौजूद हैं, तो अक्सर समय से पहले जन्म का खतरा होता है।
जब जन्म नहर के माध्यम से भ्रूण के पारित होने के दौरान कॉन्डिलोमा क्षतिग्रस्त हो जाता है, तो इससे अक्सर नवजात या वक्ष अवधि में शिशु और लेरिन्जियल कॉन्डिलोमैटोसिस का संक्रमण होता है।इसलिए, जन्म नहर में महत्वपूर्ण पेपिलोमा की उपस्थिति सिजेरियन सेक्शन के लिए एक सीधा संकेत है।
यदि आवश्यक हो, तो गर्भावस्था के दौरान वृद्धि को हटा दिया जाता है, जिसके बाद इसकी सौम्य प्रकृति को सत्यापित करने के लिए ऊतक को ऊतक विज्ञान के लिए भेजा जाता है।
गर्भावस्था के दौरान कॉन्डिलोमा से छुटकारा पाने के लिए पारंपरिक चिकित्सा पद्धतियों का उपयोग अस्वीकार्य है, क्योंकि इसका न केवल सकारात्मक परिणाम हो सकता है, बल्कि यह सौम्य कोशिकाओं के घातक कोशिकाओं में अध: पतन को जन्म दे सकता है।
गर्भावस्था के दौरान जो संरचनाएं असुविधा का कारण नहीं बनतीं, वे अक्सर बच्चे के जन्म के बाद कई महीनों के भीतर उपचार के बिना अपने आप गायब हो जाती हैं क्योंकि महिला का हार्मोनल संतुलन सामान्य हो जाता है।
निदान
यदि किसी मरीज में ह्यूमन पेपिलोमावायरस जैसे लक्षण दिखाई देते हैं, तो उसे स्त्री रोग विशेषज्ञ, मूत्र रोग विशेषज्ञ या वेनेरोलॉजिस्ट से संपर्क करने की आवश्यकता है।
सबसे पहले, विशेषज्ञ निम्नलिखित बिंदुओं को स्पष्ट करने के लिए एक सर्वेक्षण करता है:
- रोगी द्वारा पहले लक्षणों का पता लगाने का समय;
- संक्रमण के संभावित कारण;
- जब तक आप डॉक्टर के पास नहीं जाते तब तक रोग की गतिशीलता और विकास।
इसके बाद, एक नैदानिक परीक्षा की जाती है, जिसके दौरान विशेषज्ञ वृद्धि का स्थान, तीव्रता, आकार और स्थिति निर्धारित करता है।महिलाओं के लिए, एक अतिरिक्त कोल्पोस्कोपी (आवर्धन के साथ व्यक्तिगत जननांग अंगों की जांच) या विस्तारित कोल्पोस्कोपी (एसिटिक एसिड के समाधान का उपयोग करके एक समान प्रक्रिया) की जाती है।
अधिक सटीक निदान के लिए, डॉक्टर निम्नलिखित अतिरिक्त परीक्षण निर्धारित करते हैं:
- पीसीआर डायग्नोस्टिक्स, आपको प्रभावित क्षेत्रों के उपकला से स्क्रैपिंग में रोगज़नक़ का पता लगाने और इसकी मात्रा निर्धारित करने की अनुमति देता है (आपको वायरस के तनाव को निर्धारित करने की भी अनुमति देता है);
- anoscopy- आवर्धन के साथ गुदा के पास के क्षेत्र का दृश्य निरीक्षण;
- कोशिका विज्ञान और ऊतक विज्ञानअसामान्य कोशिकाओं या ऊतकों की पहचान करने के लिए संरचनाओं के टुकड़े;
- वृद्धि की बायोप्सीऊतक संरचना के सूक्ष्म अध्ययन के लिए उपकला ऊतकों से;
- एंटीबॉडी टिटर का पता लगानाइस वायरस को;
- धब्बासूक्ष्म ऑन्कोसाइटोलॉजी के लिए ग्रीवा नहर और गर्भाशय ग्रीवा से।
यदि आवश्यक हो, तो त्वचा विशेषज्ञ या प्रोक्टोलॉजिस्ट के साथ परामर्श निर्धारित है।यदि निदान गर्भवती महिला पर किया जाता है, तो प्रसूति-स्त्री रोग विशेषज्ञ से संपर्क करना आवश्यक है।
सभी आवश्यक डेटा प्राप्त करने के बाद, विशेषज्ञ उपचार और बीमारी से पूर्ण राहत के लिए व्यक्तिगत रणनीति का चयन कर सकता है।
इलाज
अक्सर, कॉन्डिलोमैटोसिस के साथ, लोग चिकित्सा संस्थानों में जाने से बचते हैं और स्वयं चिकित्सा का चयन करते हैं, स्थानीय दवाओं को प्राथमिकता देते हैं जो दृश्यमान अभिव्यक्तियों को दूर कर सकती हैं, लेकिन संक्रमण के शरीर को ठीक नहीं करती हैं, इसे एक अव्यक्त अवस्था में स्थानांतरित कर देती हैं।इस तरह का उपचार लगभग हमेशा दोबारा हो जाता है।इसलिए, अंतिम इलाज के लिए एक एकीकृत दृष्टिकोण की आवश्यकता होती है, जिसे केवल एक विशेषज्ञ ही निर्धारित कर सकता है।
उपचार निम्नलिखित क्षेत्रों में किया जाता है:
- वृद्धि को हटाना;
- वायरस के खिलाफ लड़ाई;
- रोगी की रोग प्रतिरोधक क्षमता को मजबूत करना।
जननांग मस्सों से निपटने के लिए उपयोग की जाने वाली सभी विधियों को कट्टरपंथी और औषधीय में विभाजित किया गया है।
कट्टरपंथी तरीके
ऐसे तरीकों को चुना जाता है यदि बाहरी अभिव्यक्तियों को तत्काल खत्म करना आवश्यक हो या जब महिलाओं में कॉन्डिलोमा गर्भाशय ग्रीवा पर स्थानीयकृत हो।
हटाने के लिए निम्नलिखित विधियों का उपयोग किया जाता है:
- सर्जिकल छांटनास्थानीय या सामान्य संज्ञाहरण के तहत एक स्केलपेल का उपयोग करके संरचनाएं।कटे हुए स्थान को सर्जिकल धागे से सिल दिया जाता है।इस तथ्य के बावजूद कि इस विधि को क्लासिक माना जाता है, यह अक्सर अस्पताल में पोस्टऑपरेटिव रक्तस्राव और दीर्घकालिक पुनर्वास का कारण बनता है, इसलिए हाल ही में सर्जिकल निष्कासन का उपयोग कम और कम किया गया है।
- तरल नाइट्रोजन के साथ क्रायोडेस्ट्रक्शन।यह विधि अपेक्षाकृत सस्ती और सुरक्षित है, और इसमें एनेस्थीसिया या एनेस्थीसिया की आवश्यकता नहीं होती है।जमने के बाद, संरचनाओं का प्रोटीन नष्ट हो जाता है, पिंड सूख जाते हैं और गिर जाते हैं।कुछ हफ़्तों के बाद, उपचार स्थल पर कोई दाग या निशान नहीं रह जाता है।
- लेजर निष्कासन.सुरक्षा और उच्च दक्षता के बावजूद, विधि में एनेस्थीसिया की आवश्यकता होती है और इसकी लागत अधिक होती है, इसलिए यदि अन्य विधियों का उपयोग नहीं किया जा सकता है तो इसे निर्धारित किया जाता है।लेज़र किरण के संपर्क में आने पर, विकास डंठल की संरचना नष्ट हो जाती है।दाग़ने के बाद, कॉन्डिलोमा पोषण से वंचित हो जाता है, जिससे कुछ ही दिनों में इसका परिगलन हो जाता है और पपड़ी गायब हो जाती है।लेजर हटाने के बाद अक्सर निशान रह जाते हैं।
- इलेक्ट्रोकोएग्यूलेशन।यह विधि सस्ती है, लेकिन बहुत दर्दनाक है, इसलिए इसमें स्थानीय संज्ञाहरण की आवश्यकता होती है।जननांग वृद्धि उच्च तापमान के संपर्क में आती है, जिसके दौरान पेपिलोमा को दागदार किया जाता है।कुछ दिनों के बाद पपड़ियां अपने आप गिर जाती हैं और अपने पीछे निशान छोड़ जाती हैं।
- रेडियोसर्जरी।फिलहाल, यह सबसे हाई-टेक, तेज़ और प्रभावी तरीका है, जो इसकी उच्च लागत निर्धारित करता है।उच्च-आवृत्ति रेडियो तरंगों का उपयोग करके, जननांग मस्से को 15-30 मिनट में दर्द रहित तरीके से हटा दिया जाता है।इस तरह के निष्कासन के बाद कोई रक्तस्राव नहीं होता है, एक दिन के भीतर उपचार होता है, जिसके बाद त्वचा पर कोई निशान नहीं रहता है।
- रसायनों द्वारा विनाश.यह तकनीक एकाधिक संलयन के बिना, केवल छोटी संरचनाओं के लिए उपयुक्त है।विशेष मजबूत पदार्थों का उपयोग किया जाता है, जिससे विकास कोशिकाओं की मृत्यु हो जाती है।ये उत्पाद उच्च सांद्रता वाले एसिड या क्षार पर आधारित होते हैं जो स्थानीय रासायनिक जलन का कारण बनते हैं।
यदि हम खुद को केवल कॉन्डिलोमैटोसिस से निपटने के कट्टरपंथी तरीकों तक ही सीमित रखते हैं, तो कॉन्डिलोमा की पुनरावृत्ति हर तीसरे मामले में होती है।
दवाई से उपचार
एक एकीकृत दृष्टिकोण में सौम्य संरचनाओं को खत्म करना, शरीर में वायरस से छुटकारा पाना और प्रतिरक्षा स्थिति को बढ़ाना शामिल है।इसलिए, औषधि उपचार में ऐसी दवाओं का उपयोग शामिल है:
- फार्मेसी उत्पादमस्सों के परिगलन के लिए, घरेलू उपयोग के लिए स्वीकार्य।कई दिनों तक इस उत्पाद को कॉन्डिलोमा पर बिंदुवार लगाना चाहिए।यदि दवा विकास के निकट स्वस्थ ऊतकों पर लग जाती है, तो गहरी रासायनिक जलन हो जाएगी, इसलिए आपको दवा को बहुत सावधानी से लगाने की आवश्यकता है।दैनिक अनुप्रयोगों के बाद, कई दिनों का छोटा ब्रेक लें।यदि अंकुर नहीं गिरता है, तो पाठ्यक्रम दोहराया जाता है।फार्मास्युटिकल उत्पाद जो वृद्धि के परिगलन का कारण बनते हैं उनमें समाधान और मलहम शामिल हैं।
- एंटीवायरल एजेंट.वे स्थानीय या प्रणालीगत उपयोग के लिए हो सकते हैं।
- इम्यूनोमॉड्यूलेटरप्रतिरक्षा में सुधार करने के लिए.
इसके अलावा, शरीर की सुरक्षा में सुधार के लिए, मल्टीविटामिन कॉम्प्लेक्स का व्यवस्थित सेवन, एक विशेष आहार और एक स्वस्थ जीवन शैली निर्धारित की जाती है।
उपचार के बाद कॉन्डिलोमैटोसिस के प्रति प्रतिरक्षा विकसित नहीं होती है, इसलिए पिछले यौन साथी से पुन: संक्रमण संभव है।
संभावित जटिलताएँ
यदि लंबे समय तक इलाज नहीं किया जाता है, तो कॉन्डिलोमैटोसिस निम्नलिखित जटिलताओं का कारण बनता है:
- क्षतिग्रस्त कॉन्डिलोमेटस पेपिलोमा में एक जीवाणु संक्रमण का जुड़ाव, जो पेरिअनल क्षेत्र में प्यूरुलेंट संरचनाओं, बालनोपोस्टहाइटिस और अल्सरेशन की ओर जाता है।
- जब मूत्रमार्ग में वृद्धि बढ़ती है, तो वायरल-बैक्टीरियल मूत्रमार्गशोथ विकसित हो सकता है, जिससे पेशाब संबंधी समस्याएं, शरीर में मूत्र प्रतिधारण और मूत्र पथ में संक्रमण हो सकता है।
- जब बड़ी संरचनाएँ गुदा में स्थानीयकृत हो जाती हैं, तो रक्तस्रावी रक्तस्राव और पैराप्रोक्टाइटिस होता है।
- जननांग मस्से किसी व्यक्ति के यौन जीवन को प्रभावित कर सकते हैं, जिससे वह संभोग से इनकार कर सकता है।यह सब अक्सर अवसाद और मनोवैज्ञानिक समस्याओं का कारण बनता है।
- महिलाओं में गर्भाशय ग्रीवा का क्षरण और डिसप्लेसिया विकसित हो सकता है।
- सबसे बड़ा खतरा सौम्य ट्यूमर के कैंसर (लिंग के सिर या गर्भाशय ग्रीवा का कैंसर) में बदलने का जोखिम है।
निवारक उपाय
कॉन्डिलोमैटोसिस की रोकथाम को विशिष्ट और सामान्य में विभाजित किया गया है।
विशिष्ट निवारक उपायों में एक नए चतुर्भुज टीके के साथ टीकाकरण शामिल है।ये टीके मानव पेपिलोमावायरस के सभी प्रकारों के खिलाफ काम नहीं करते हैं, लेकिन वे उनमें से सबसे खतरनाक से सफलतापूर्वक लड़ते हैं, जो गर्भाशय ग्रीवा के कैंसर का कारण बनते हैं।टीकाकरण 11 वर्ष की आयु से किया जाता है और तीन बार दोहराया जाता है।
गैर-विशिष्ट रोकथाम कई यौन संचारित रोगों में निहित उपायों के समान है:
- अवरोधक गर्भ निरोधकों का उपयोग;
- उचित स्तर पर व्यक्तिगत स्वच्छता;
- नियमित यौन साथी;
- स्त्री रोग विशेषज्ञ या एंड्रोलॉजिस्ट द्वारा नियमित जांच;
- पैल्विक अंगों के रोगों का समय पर उपचार;
- शराब और धूम्रपान छोड़ना.
इसके अलावा, तनाव, शारीरिक थकान, हाइपोथर्मिया और प्रतिरक्षा प्रणाली को कमजोर करने वाले किसी भी कारक से बचना आवश्यक है।स्वस्थ आहार, बेहतर स्वास्थ्य और उचित नींद का पैटर्न जननांग मस्सों की उपस्थिति को रोकने में मदद करेगा।















































































